Цитомегаловирусная инфекция – это один из видов герпеса, обитающий в организме большинства людей. Согласно статистике, патогенные клетки диагностированы у 70% жителей развитых стран. Более трети пациентов заражаются внутриутробно и рождаются уже носителями вирусами.
Цитомегаловирус у женщин долгое время находится в латентном, «спящем» состоянии, проявляться он начинает только при сильном ослаблении иммунитета. Основной признак инфекции – появление язвенных образований на лице и половых органах. Именно последний фактор позволяет болезни прогрессировать, так как часто остается незамеченным. Какие еще симптомы могут рассказать об обострении недуга, чтобы начать лечение своевременно?
Содержание
Пути заражения
Цитомегалия – это заболевание, возникающее в интимной зоне девушек по вине ЦМВ, а его проявления спровоцированы ослаблением природной защиты организма. Заражению подвержены люди всех возрастов и социальных групп, включая новорожденных младенцев. Внутриутробное инфицирование – один из самых популярных путей передачи инфекции, так как патогенные клетки легко проходят плацентарный барьер и проникают к плоду. Инфицированные малыши обычно рождаются с аномалиями развития, нарушениями слуха, заметно отстают в развитии.
ВАЖНО! Первичное заражение происходит при контакте с носителем вируса, а вторичная патология развивается под действием негативных внутренних и внешних факторов.
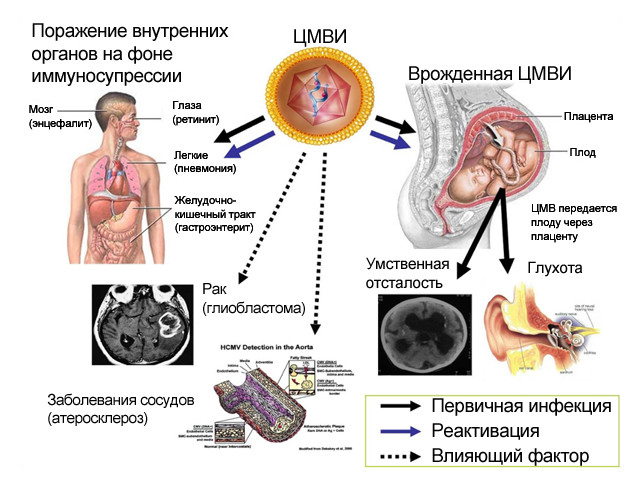
Кроме внутриутробного, есть следующие пути первичного инфицирования
- Воздушно-капельный.
Клетки ЦМВ находятся во всех биологических жидкостях человеческого тела, и легко разносятся по воздуху вместе с каплями слюны. Самый популярный путь такого заражения – поцелуи.
- Прямое переливание крови.
Обычно донорская кровь проходит тщательную диагностику после инкубационного периода, поэтому риски минимальны. Но в экстренных случаях, когда переливание проводят напрямую, ЦМВ способен проникнуть к здоровому реципиенту.
- Половой путь.
Уберечь от патологии неспособен даже презерватив, так как передача возможна при оральных или предварительных ласках, а незащищенный вагинальный или анальный контакт повышает риски в несколько раз.

Вылечить цитомегаловирус полностью невозможно: он встраивается в ДНК клеток и остается в теле навсегда. Проявиться он может только при определенных условиях: острое или осложненное течение другого инфекционного или венерического заболевания, развитие злокачественных опухолей, аутоиммунные патологии (ВИЧ, СПИД).
Ослабляет иммунную систему и терапия подобных недугов: прием антибиотиков, гормональных препаратов, химиотерапия при онкологии, а также проводимые хирургические операции, в том числе пересадка донорских органов от носителя вируса.
Также признаки инфекции начинают появляться при серьезных заболеваниях желудочно-кишечного тракта, при переохлаждении тела, угнетении центральной нервной системы и нарушенном психоэмоциональном состоянии: усталость, стрессы, депрессии.
Проявления патологии
Симптомы и лечение цитомегаловируса у женщин хорошо знакомы инфекционистам, но обычный человек часто принимает их за проявления простудных заболеваний или аллергию. Инкубационный период клеток составляет от 20 до 60 дней, после этого они готовы к атаке иммунной системы.

Если природная защита крепкая, инкубация затянется на неопределенный срок. Первичные признаки похожи на симптомы гриппа: лихорадочное состояние, мигрени и боли в голове, ломота в суставах и мышцах, заложенность носа, ринит, отек горла, выражающийся в затрудненном, болезненном глотании. Температура тела поднимается до 37,0- 37,5 градусов, увеличиваются лимфоузлы в паху и на шее. Отличительным симптомом ЦМВ являются высыпания на кожных покровах тела, напоминающие краснуху – именно они позволяют врачам предположить наличие цитомегалии и назначить правильные анализы.
ВАЖНО! Если цитомегаловирусная инфекция у женщин проявляет себя симптомами в мочеполовых органах, лечение будет включать применение дополнительных препаратов.
Воспалительный процесс во влагалище, на половых губах и вокруг ануса могут обнаружить гинекологи при прохождении медицинского осмотра. Так проявляет себя инфекция, первичный контакт с которой произошел половым путем. Если недуг не лечить, очень быстро он приведет к серьезным осложнениям: эрозии цервикального канала, эндометриозу, вагинозу, аднекситу и другим воспалениям, характерным для области гинекологии.

Клиническая картина болезни
Первые признаки у женщин схожи с симптомами многих мочеполовых патологий: дискомфортные ощущения в интимной зоне, выражающиеся зудом, жжением, покраснение наружных половых органов. Вскоре появляются выделения, цвет которых отличается от большинства белей – они имеют голубой оттенок.
Одновременно с симптомами в паху нарушается зрительная функция. Слизистая глаз воспаляется, резкость и четкость взгляда нарушается, иногда девушки жалуются на «снег» или пелену перед глазами.
При поражениях органов желудочно-кишечного тракта клиническая картина дополняется диспепсическими проявлениями: тошнотой, рвотой, отвращением к еде, несварением желудка, острыми или тянущими болями в животе. Если инфекционный процесс затрагивает печень, развивается гепатит.
Легкие и бронхи реагируют на патогенные клетки удушающим, сухим кашлем, температурой выше 38,0 градусов, болями в груди. Таковы проявления только первичного, острого синдрома, а при рецидивах, свойственных хронической форме заболевания, симптомы имеют слабовыраженный характер. Еще одна форма клинического течения – признаки мононуклеозной инфекции. Это высокая температура (39-40 градусов), сильная лихорадка, увеличенные лимфатические узлы, увеличение размеров миндалин.
Поскольку симптомы болезни схожи с признаками многих инфекционных болезней, выявить ее удается не сразу. Одни пациенты пытаются лечиться противопростудными препаратами, другие – антибиотиками и противовоспалительными средствами. Это стирает клиническую картину недуга и откладывает поход к специалисту.
Спустя несколько недель иммунитет начинает вырабатывать лимфоциты, блокирующие патогенные клетки, и симптомы заболевания исчезают самостоятельно. Девушка считает, что избавилась от недуга, но он переходит в хроническую форму, и его рецидивы случаются снова и снова. Если не пройти полное медицинское обследование, которое сможет определить причину частых вирусных явлений, справиться с патологией не удастся.
Методы диагностики
После периода инкубации, в теле начинают вырабатываться иммуноглобулины класса G(IgG), указывающие на наличие вируса, и M(IgG), характерные для обострения или первичного проявления недуга. При цитомегаловирусе IgG, антитела могут быть обнаружены при помощи иммуноферментного анализа, причем первый вид иммуноглобулинов можно обнаружить на любой стадии недуга, а второй – только при его активизации. О вступлении вируса в активную фазу свидетельствует превышение допустимой нормы антител в четыре и более раза.
Если ИФА не выявил патогенные клетки, а подозрение на цитомегалию присутствует, лечащий врач может назначить дополнительные обследования. Это исследование крови методом полимеразной цепной реакции (самый дорогой анализ), выделение вируса (недостаток – длительный период посева – до трех недель), цитологические исследования тканей тела – самый точный анализ.
Цитомегаловирус при беременности
Исследование на ЦМВ является обязательным при постановке на учет по беременности. Согласно медицинской статистике, вирус обнаруживается у каждой четвертой беременной. Опасность таит в себе обострение недуга в деликатном положении или первичное инфицирование им. Как проявляются обострения цитомегаловируса у женщин при беременности?
У 85% новорожденных наблюдаются внутриутробные аномалии развития, выражающиеся:
- в умственной отсталости;
- в задержке роста;
- патологиями кожных покровов;
- нарушениями работы органов зрения и слуха;
- аномалиями внутренних органов и систем.
Первичное инфицирование или рецидив в первом триместре оборачивается самопроизвольным абортом. Если женщина планирует беременность, ей следует пройти полное медицинское обследования и определить наличие у нее ЦМВ. Если он присутствует, потребуется пройти курс лечения, направленный на его блокировку, а при отсутствии следует принять все меры, чтобы не допустить инфицирования им.
Лекарственная терапия
Лечение проводится, когда латентный период сменяется обострением и появляются признаки инфекции. Терапия направлена на снижение яркости проявлений болезни, уменьшение периода обострения и блокировку патогенных клеток. Дополнительно назначаются лекарства для повышения иммунной защиты больной.

Лечение медикаментами проводится только в определенных случаях:
- при беременности или ее планировании;
- если девушка имеет ВИЧ-положительный статус;
- перед хирургическими вмешательствами, в том числе пересадке внутренних органов;
- если пациент страдает дисфункцией почек или проходит процедуры гемодиализа;
- при онкотерапии;
- при приеме сильнодействующих и гормональных препаратов.
В остальных случаях от применения фармацевтических продуктов воздерживаются, позволяя биологической защите организма самостоятельно справиться с вредоносными клетками. Основу медикаментозного лечения составляют противовирусные средства (Панавир, Неопринозин, Ацикловир), иммуноглобулины, подавляющие активность вируса, иммуномодуляторы на основе интерферона, симптоматические лекарства (жаропонижающие, антигистаминные, противовоспалительные и т.д.).
Нетрадиционная терапия
Методы народной терапии неспособны справиться с вредоносными клетками и полностью избавить девушку от инфекции, но их применение разрешено при данной инфекции. Как лечить цитомегаловирус у женщин нетрадиционными рецептами? Используя дары природы для повышения сопротивляемости организма бактериям и вирусам, и уменьшая проявления инфекции.
Общеукрепляющее действие оказывают отвары, настои и настойки таких растений, как шиповник, женьшень, облепиха, эхинацея, череда, тысячелистник. Антисептическим эффектом обладают ромашка лекарственная, календула, чабрец, зверобой.

Лечебный эффект, направленный на блокировку ЦМВ, оказывают бессмертник, березовые почки, можжевельник, полынь и многие другие дары природы. Из них можно готовить сборы или заваривать отдельно, заменяя такими отварами привычные чай и кофе. Также настои показаны для местного лечения: из них готовят сидячие ванночки, компрессы, примочки, тампоны для введения во влагалище.
Меры профилактики
Уберечься от тяжелой инфекции очень тяжело, так как она передается воздушно-капельным путем, но патогенные клетки обладают слабой способностью к заражению, поэтому женщины с крепким иммунитетом могут не заразиться. Основными превентивными мерами являются: чистота половых контактов, соблюдение правил личной гигиены и избегание контакта с зараженными людьми.
Если заражение произошло, следует принять все меры, чтобы не допустить обострения недуга, а это возможно только методом повышения сопротивляемости организма. Принцип этого способа – ведение активного и здорового образа жизни, регулярное прохождение медосмотра и лечение всех возникающих болезней на ранних стадиях.

Подпишись на канал в Яндекс.Дзен